Содержание статьи
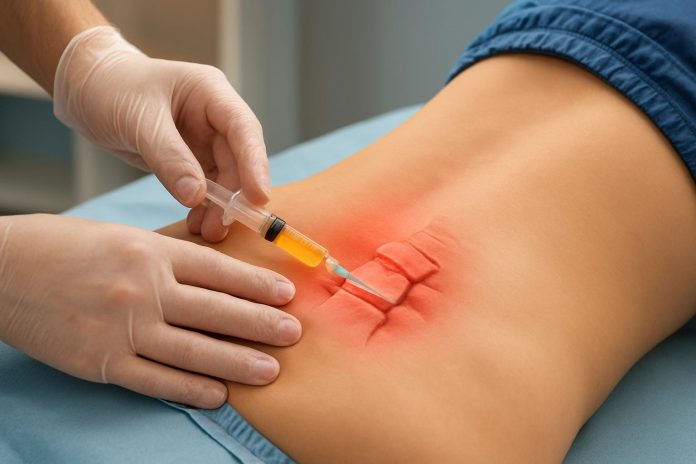
Регенеративная медицина активно меняет подходы к ведению пациентов с дегенеративными заболеваниями межпозвонковых дисков. Среди современных методик особое место занимает плазмотерапия, которая использует собственные биологические ресурсы организма для запуска процессов восстановления. Введение аутологичной плазмы, обогащённой тромбоцитами, в зону поражения создаёт высокую локальную концентрацию факторов роста, стимулирует ангиогенез и модулирует воспалительный ответ. В клинике Ткачева в Волгограде данный метод применяется в составе комплексных реабилитационных программ, где чётко определены показания, ожидаемые результаты и границы эффективности инъекционного воздействия.
Механизм биологического восстановления тканей
Основная цель процедуры заключается не в механическом удалении грыжи, а в создании биохимической среды, благоприятной для естественной регенерации. Тромбоциты выступают естественными резервуарами биоактивных молекул, которые при активации запускают каскад восстановительных реакций.
- Высвобождение факторов роста стимулирует пролиферацию фибробластов и хондроцитов, ускоряя синтез коллагена и протеогликанов.
- Формирование фибриновой матрицы обеспечивает структурный каркас для миграции стволовых клеток непосредственно в зону дегенерации.
- Иммуномодулирующий эффект снижает продукцию интерлейкинов, ответственных за хроническое воспаление и отёк нервных корешков.
- Улучшение локальной гемодинамики устраняет ишемию тканей, что критически важно для питания аваскулярных структур диска.
Клинические показания и строгие ограничения
Метод демонстрирует стабильную эффективность только при соблюдении чётких диагностических критериев. Самостоятельное назначение без верификации состояния диска может привести к разочарованию и потере времени.
- Начальные и средние стадии остеохондроза с сохранённой высотой диска и отсутствием грубой секвестрации.
- Хронический дискогенный болевой синдром, резистентный к стандартной медикаментозной коррекции и ЛФК.
- Период реабилитации после малоинвазивных вмешательств для ускорения заживления фиброзного кольца.
- Абсолютные противопоказания включают острые инфекции, тяжёлые тромбоцитопении, онкопатологии и беременность.
- Относительные ограничения требуют индивидуальной оценки при сахарном диабете, аутоиммунных заболеваниях и приёме антикоагулянтов.
Протокол проведения и курсовая динамика
Успех вмешательства напрямую зависит от соблюдения технологических стандартов забора, обработки и введения препарата. Нарушение любого этапа снижает концентрацию активных компонентов и нивелирует терапевтический потенциал.
- Забор 15–30 мл венозной крови осуществляется в вакуумные пробирки с антикоагулянтом для предотвращения преждевременной активации.
- Двухэтапное центрифугирование позволяет выделить фракцию с концентрацией тромбоцитов в 5–7 раз выше базового уровня.
- Введение выполняется под ультразвуковым контролем для точного попадания в паравертебральную зону или эпидуральное пространство.
- Стандартный курс состоит из двух-трёх сеансов с интервалом в три-четыре недели для накопления регенеративного эффекта.
- Оценка динамики проводится через восемь-двенадцать недель с помощью контрольной МРТ и шкал оценки болевого синдрома.
Интеграция в многокомпонентную реабилитацию
Максимальный клинический результат раскрывается при сочетании инъекций с методами, улучшающими биомеханику и трофику позвоночника. Изолированное применение даёт лишь временное облегчение без устранения причин дегенерации.
- Декомпрессионная кинезиотерапия создаёт отрицательное давление, облегчая диффузию факторов роста вглубь диска.
- Ударно-волновая терапия повышает проницаемость тканей и активирует клеточный метаболизм в зоне инъекции.
- Коррекция осанки и эргономики снижает механическую нагрузку, предотвращая повторную травматизацию обработанного сегмента.
- Нутритивная поддержка обеспечивает строительный материал для синтеза нового матрикса и ускоряет клеточное обновление.