Содержание статьи

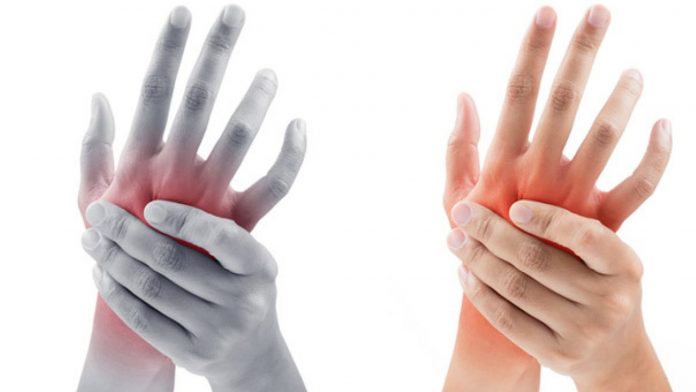
Онемение и покалывание в руках или ногах — распространённые и часто недооцениваемые симптомы, которые могут возникать как кратковременно (например, после долгого сидения в неудобной позе), так и носить хронический, прогрессирующий характер. Хотя большинство считает такие проявления временным неудобством, они нередко сигнализируют о серьёзных неврологических расстройствах. Своевременное внимание к этим симптомам и консультация специалиста — залог не только эффективного лечения, но и предупреждения тяжёлых последствий, таких как потеря чувствительности, двигательные нарушения и даже инвалидизация.
Какие неврологические заболевания могут вызывать онемение и покалывание
Ощущения покалывания, жжения или «ползания мурашек» в руках и ногах чаще всего обусловлены нарушением работы периферических нервов. В зависимости от локализации и причины повреждения, врачи выделяют несколько форм неврологических нарушений.
Основные неврологические причины:
- Нейропатии (мононейропатии):
Возникают при повреждении отдельного нерва — например, локтевого, срединного или седалищного.
Примеры:- Туннельный синдром (сдавление срединного нерва в запястье);
- Невропатия малоберцового нерва (часто после длительного сидения «нога на ногу»);
- Посттравматические или постоперационные нейропатии.
- Радикулопатии:
Это поражение корешков спинномозговых нервов, чаще всего из-за остеохондроза или межпозвоночной грыжи.
Характерные признаки:- Стреляющая боль, иррадиирующая в руку или ногу;
- Онемение и слабость в зоне иннервации корешка;
- Усиление симптомов при движении или нагрузке.
- Полинейропатии:
Это множественные поражения периферических нервов, симметрично затрагивающие руки и ноги.
Особенности:- Распространённые симптомы: онемение, покалывание, жжение, особенно в стопах и кистях;
- Могут быть как сенсорными, так и моторными (нарушение движений);
- Чаще всего вызваны системными заболеваниями.
Признаки, указывающие на поражение нервной системы:
- Постоянные или прогрессирующие ощущения онемения;
- Покалывание, ощущение электрических разрядов;
- Нарушение чувствительности или снижение температуры кожи;
- Мышечная слабость, подёргивания, атрофия мышц;
- Нарушения координации и походки.
Важно: игнорирование таких симптомов может привести к необратимым изменениям, включая потерю подвижности, трофические нарушения и болевой синдром.
Факторы риска: почему возникает онемение
Онемение и парестезии не всегда возникают на фоне первичных неврологических заболеваний. В ряде случаев они являются следствием других состояний или образа жизни.
Часто встречающиеся причины и предрасполагающие факторы:
- Сахарный диабет:
Один из главных факторов риска развития диабетической полинейропатии. Повышенный уровень сахара разрушает оболочки нервных волокон, приводя к постепенной утрате чувствительности. - Травмы:
Повреждение нервов при переломах, вывихах, ушибах может вызвать стойкую нейропатию. - Длительное неудобное положение:
Давление на нервы (например, при сидении за компьютером, в транспорте, при сне) может вызывать временное онемение. - Сидячий образ жизни:
Недостаток физической активности ухудшает кровообращение, способствует отёкам, застою и косвенно влияет на иннервацию конечностей. - Дефицит витаминов группы B:
Особенно В1, В6 и В12 — они участвуют в метаболизме нервной ткани. Дефицит может вызывать сенсорные расстройства и слабость. - Алкогольная и токсическая невропатия:
Длительное употребление алкоголя, контакт с вредными веществами (свинец, ртуть) могут вызывать диффузные поражения нервов. - Аутоиммунные и инфекционные заболевания:
Вирусы, бактерии и системные болезни (например, рассеянный склероз, СКВ, Гийена-Барре синдром) могут приводить к тяжёлым формам полинейропатии.
Группы риска:
- Люди с нарушением обмена веществ;
- Пациенты с заболеваниями позвоночника;
- Беременные (из-за сдавления нервных структур и отёков);
- Пожилые;
- Работники офисов и водители.
Как проводится диагностика при онемении конечностей
Правильная диагностика имеет решающее значение в определении причины и последующего лечения. Самостоятельно установить точный диагноз невозможно, поэтому при наличии симптомов необходимо обратиться к врачу-неврологу.
Обязательные этапы диагностики:
- Консультация невролога:
- Сбор анамнеза (когда и как проявились симптомы, с чем они связаны);
- Осмотр и неврологические пробы на чувствительность, силу, рефлексы.
- Электронейромиография (ЭНМГ):
- Один из ключевых методов при подозрении на нейропатию;
- Оценивает проводимость электрического сигнала по нервам и работу мышц;
- Помогает определить точку поражения — нерв, корешок или мышца.
- МРТ/КТ позвоночника:
- Назначаются при подозрении на радикулопатию, грыжу, стеноз;
- Позволяют визуализировать компрессию корешков.
- Анализы крови:
- Уровень сахара, витамины группы B, маркеры воспаления;
- Диагностика аутоиммунных процессов.
- Дополнительные методы:
- УЗИ сосудов конечностей;
- ЭЭГ (если присутствует подозрение на центральное поражение);
- Пункция спинномозговой жидкости (в редких случаях).
Получить комплексную диагностику и квалифицированную помощь можно в клинике Биохакинга, где ведут приём опытные неврологи в Пензе. Здесь вам предложат индивидуальный подход, точное обследование и персонализированную схему лечения, ориентированную на причину ваших симптомов.
Почему нельзя откладывать визит к специалисту
Игнорирование онемения и покалывания в конечностях — одна из самых частых ошибок. Многим кажется, что «само пройдёт», особенно если симптом исчезает через пару минут. Но при регулярном повторении или усугублении это может быть началом серьёзного заболевания.
Что может произойти при отсутствии лечения:
- Прогрессирующее поражение нервов;
- Развитие двигательных нарушений;
- Нарушение функций органов (например, мочевого пузыря);
- Атрофия мышц;
- Развитие нейропатической боли (жгучая, постоянная).
Когда срочно обращаться к врачу:
- Онемение сопровождается слабостью, болью, нарушением координации;
- Симптомы появились внезапно и усиливаются;
- Возникают одновременно в двух и более конечностях;
- Есть сопутствующие хронические заболевания (особенно диабет, остеохондроз, аутоиммунные патологии).
Ранняя диагностика позволяет эффективно остановить прогресс заболевания и значительно повысить шансы на полное восстановление. Не откладывайте визит к специалисту: невролог — тот врач, который может не только разобраться в причине ваших симптомов, но и вернуть ощущение полноценной, здоровой жизни.